Çocuklarda varikosel tanı ve tedavisini detaylarıyla incelemeden önce varikosel nedir sorusunun cevabını birlikte arayalım. Varikosel ergenlerde yaygın olarak görülür. Bu durumun patofizyolojisi, sağlık etkileri, klinik önemi ve optimum tedavisi ile ilgili hala birçok tartışma vardır. Bu makale varikoseli olan çocuklar ve ergenlerle ilgili mevcut kanıtları gözden geçirmektedir. Bu grup, hastalığın ve tedavisinin gelişmekte olan testisler üzerindeki etkilerini karıştırabilecek pubertal değişikliklerden geçtiği için benzersiz ve bir şekilde zorlayıcı bir durum sunmaktadır.
Sağlık Bilgisi İçeriği
Çocuklarda Varikosel Nedir? Varikosel Belirtileri ve Tedavisi
Çocuklarda Varikosel Nedir?
Çocuklarda yaygındır ve erkek çocukların ve ergenlerin % 15’ini etkiler. Çocukta varikosel tedavisi noktasında tartışmalar vardır.
Tarihsel olarak, pediatrik vakaların cerrahi tedavisi, testiküler fonksiyon kaybını ve kısırlığı önlemek için daha yüksek derecelerde veya testis hacminde (boyut > 2 mL veya etkilenmeyen tarafta > % 20 fark) bir tutarsızlık ile ilişkili olanlarda sunuldu. Daha yakın zamanlarda, cerrahi onarımın kullanımı, gerçekten klinik sonuçların iyileşmesine yol açıp açmadığı konusunda sorgulanmıştır. Ek olarak, laparoskopik, mikrocerrahi ve skleroterapi teknikleri gibi cerrahi ve radyolojik prosedürlerdeki gelişmeler, bu durum için tedavi seçeneklerinin manzarasını değiştirmiştir.
Varikosel Etiyoloji ve Patofizyolojisi
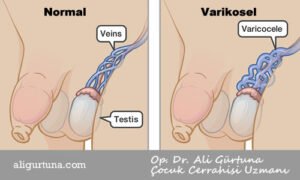
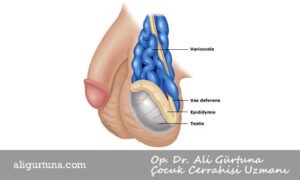
Varikosel, testislerin venöz ven dalları, pudendal ve kremasterik venlere venöz drenajından sorumlu olan pampiniform venöz pleksusun anormal genişlemesinin bir sonucudur.
Ağırlıklı olarak sol tarafta görülür. Uzmanlar, testislerin venöz drenajındaki anatomik farklılıkların bu tutarsızlığın bir nedeni olabileceğine inanmaktadır. Sol testis veni renal vene, sağ testis veni inferior vena kavaya girer. Başlangıçta sol ve sağ taraf arasında hidrostatik basınçta varicocele oluşumundaki farklılıkları dikkate alan bir fark olduğu varsayılmıştır. Özellikle, sol ve sağ venlerin uzunluk farkları ve sol testiküler venin, superior mezenterik arter ve aort tarafından “fındıkkıran etkisi, nutcracker effect” olarak bilinen şeyde potansiyel kompresyonu, sol tarafta venöz basıncın artmasına neden olabilir. Ergenlerde çocuklardan daha yaygındır; ayrıca ergenlikte testislere artan arteriyel kan akışının venöz kapasiteyi aştığı ve pampiniform venöz pleksus dilatasyonu ile sonuçlandığı varsayılmaktadır.
Spermatogenez, varikoselin varlığından en çok etkilenen testis fonksiyonudur. Varikoseli olan ergenlerde sperm yoğunluğu azalmış, patolojik form sayısı artmış ve hareket kabiliyeti azalmış, bu nedenle varicocele ile ilişkili doğurganlığın azaldığı görülmüştür.
Varikoselin testis fonksiyonunu ve doğurganlığını değiştirdiği birkaç ileri mekanizma vardır.
Varikosel Patofizyolojisi
| Önerilen mekanizma | Ayrıntılar |
|---|---|
| Yüksek ateş | Testisin skrotal pozisyonu, spermatogenez için optimal sıcaklığı düzenleyen pampiniform venöz pleksus ve testiküler arter arasında ısı alışverişine izin verir. İnsanlarda, varikoselin varlığı testisin yüksek sıcaklığına ve bozulmuş spermatogeneze yol açar. |
| Oksijen yetmezliği | Sıçanlarda, hipoksinin indüklenebilir faktörünün ifadesi, varikosel varlığında yükselir ve daha sonra onarım ile azalır. Kan stazının testiste kısmi oksijen basıncını ve metabolizmayı etkileyebileceği düşünülmektedir. |
| Böbrek ve adrenal reflü | Sıçanlarda adrenal ve renal metabolitlerin testis damarından geri akıtıldığı ve testis hasarına katkıda bulunduğu gösterilmiştir. Hastalarda kanın testis damarından geri aktığı gösterilmiştir. |
| Anormal kan akışı | Testiste artan kan akışının, artmış hidrostatik basınca ve interstisyel sıvının bileşiminde değişikliğe yol açabileceği varsayılmaktadır. Bu da Leydig hücreleri, miyoid hücreler ve Sertoli hücreleri arasındaki parakrin iletişimini değiştirerek spermatogenezi değiştirebilir. |
| Serbest radikaller | Varikosel ile ilişkili testislerde hipoksi, hipertermi ve endokrin dengesizliği koşulları tarafından üretilen serbest radikallerin artan konsantrasyonunun, mikrop hücresi hasarına ve insanlarda testiküler fonksiyon bozukluğuna yol açtığı gösterilmiştir. |
| Otoimmünite | Varikoselin varlığı kan-testis bariyerini bozabilir ve artmış antisperm antikoruna ve spermatogenezde değişikliğe yol açabilir. Bu sıçanlarda gösterilmiştir, ancak insanlarda görülmemiştir. |
| Endokrin dengesizlik | Hipotalamik-hipofiz-testis ekseni testis gelişimi ve fonksiyonunun merkezinde yer alır. Sonuçta değişmiş endokrin hormonlarının testis fonksiyonunda azalmaya yol açabileceği düşünülmektedir. Artan luteinize edici hormon (LH), insanlarda testis biyopsisinde bilinen histolojik bir bulgu olan Leydig hücre hiperplazisi ile sonuçlanır. Ayrıca, folikül uyarıcı hormon (FSH) Sertoli hücre yanıt hastalarda azaltılır. Son olarak, yetişkinlerde, testosteronu azalttığı gösterilmiştir. Hipotalamik-hipofiz-testiküler eksendeki değişiklikler muhtemelen testis fonksiyonunu ve doğurganlığını değiştirir. |
Kısacası, hipertermi, hipoksi, böbrek ve adrenal venöz reflü ve varikoselden artmış hidrostatik basınç kombinasyonu, serbest radikallerin ve endokrin dengesizliğinin artmasına neden olur ve normal testis fonksiyonu ve doğurganlığı bozan otoimmünite aracılarını indükler.
10 yaşın altındaki erkeklerde nadirdir. Ergenlik döneminde, prevalans tipik olarak % 10-15 arasında değişmektedir. Raman ve arkadaşlarının retrospektif bir incelemesinde, bilinen varikoseli olan hastaların birinci derece akrabalarında (özellikle kardeşler) artan prevalans gözlenmiştir. Primer infertilitesi olan yetişkin erkeklerin % 40’ında vardır ve sekonder infertilitesi olan erkeklerde prevalans % 81’e yükselir.
Varikosel Belirtileri Nelerdir?
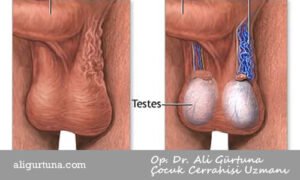
Varikosel her zaman semptomlara neden olmaz. Bu olduğunda, belirtiler şunları içerebilir:
- Ağrı – Ayağa kalktığınızda ağrı belirgindir ve uzanırken daha iyi hissedebilirsiniz.
- 1 testis diğerinden daha ağırmış gibi hissetmek
- 1 testiste şişme
- Boyutları farklı görünen testisler
- Skrotumda solucanlara benzeyen şişmiş damarlar
Çocuklarda Varikosel Tanısı Nasıl Konulur?
Varikosel derecelendirme
Varikosel, hasta ayakta dururken fizik muayenede klinik olarak tespit edilebilir.
Dubin ve Amelar tarafından önerilen klinik derecelendirme sistemi yaygın olarak kullanılmaktadır ve aşağıdakilerden oluşmaktadır:
- Grade I: Sadece Valsalva manevrasında hissedilir.
- Grade II: Valsalva manevrası olmadan palpe edilebilir.
- Grade III: Palpasyona gerek olmadan görülebilir.
Yaygın kullanılabilirlik ve ultrason kullanımıile, Dünya Sağlık Örgütü (WHO) mevcut derecelendirme sistemini sadece ultrasonografi ile tespit edilebilen “subklinik” veya Grade 0 (Valsalva sırasında palpe edilemez) varikoseli içerecek şekilde genişletmiştir.
Son derecelendirme şöyledir
- Grade 0 – Subklinik varikosel; fizik muayene sırasında tespit edilemez; genellikle ultrasonografi veya venografi ile tanımlanır
- Grade 1 – Zorlukla palpasyonla tespit edilir (<1 cm); Valsalva manevrası ile boyut artışı
- Grade 2 – Valsalva manevrası olmadan kolayca tespit edilebilir (1-2 cm)
- Grade 3 – Uzakta görsel olarak tespit edilir (> 2 cm)
Varikosel derecesi ile ipsilateral testiküler hipotrofi arasındaki ilişki açık değildir. Kass ve ark. tarafından palpe edilebilir varikoseli 434 erkek çocuğu (yaş aralığı 6-21 yaş) içeren bir vaka serisinde, Grade II ve III varikoseli olan hastalar kontrollere göre anlamlı olarak daha küçük ipsilateral testislere sahipti. Bununla birlikte, diğer çalışmalar aynı korelasyon olmadığını göstermiştir. Bu durumda, derece (grade), tek başına cerrahi onarım için bir gösterge olarak kullanılmamalıdır.
Şu anda subklinik varikosellerin testiküler boyut veya uzun süreli doğurganlık üzerindeki etkileri hakkında mevcut veriler yetersizdir. Cervellione ve arkadaşlarının subklinik varikoseli olan 36 çocuğu (ortalama yaş 12.8 yaş) içeren bir çalışmada, 10 çocuk (% 28) dört yıllık izlemde klinik olarak saptanabilir bir varikosele ilerlerken 24’ü (% 67) değişmeden kalmıştır. Bu hastalarda düzenli takip düşünülebilir.
Testiküler asimetri
Testiküler asimetri genellikle uzun süreli subfertilite için potansiyel bir gösterge olarak kabul edilir ve bu nedenle ergen varikosellerinin tedavisi için bir endikasyondur. Ofiste bir orşidometre (orchidometer) ile testis büyüklüğü ve hacmi tahmin edilebilir. Bazı çalışmalar, Prader orşidometresinden yapılan testiküler hacim ölçümleri ile ultrasonografi arasında doğru bir korelasyon olduğunu göstermiştir. Diğerleri ise, testis hacminin ölçülmesi ve uzunlamasına değişiklikleri takip etmek için daha doğru bir yöntem olarak ultrasonografinin kullanımını destekler.
Testis hacmi genellikle Lambert formülü kullanılarak hesaplanır (hacim = 0.71 × uzunluk × genişlik × yükseklik). Hem orşidometrenin hem de ultrasonografinin doğruluğu klinisyen deneyiminden ve araştırmacılar arası değişkenlikten etkilenebilir. Bu nedenle, ameliyat kararı, belirli bir süre boyunca tutarlı bir şekilde alınan çeşitli ölçümlerden alınmalıdır.
Anormal semen parametreleri % 10 gibi düşük testiküler hacim farklılıkları ile korele edilmiştir. Şu anda, klinik olarak anlamlı asimetri için eşik değerleri, hacim olarak % 10-20 arası göreceli fark veya 2-3 mL’lik mutlak bir farktır.
Diğer taraftan, Kolon ve arkadaşları, herhangi bir müdahale olmaksızın küçük testisin yakalanma büyümesi nedeniyle varikoseli ergenlerin % 80’inde testiküler asimetri derecesinin azaldığını gözlemlemişlerdir. Bu nedenle zorluk, etkilenen testisin kendiliğinden yetişme olasılığı düşük olan testiküler asimetri hastalarının seçilmesinde yatmaktadır.
Ultrasonografik parametreler
Doppler renk akışı görüntüleme kullanılarak spermatik korddaki zirve retrograd venöz akımın (PRF, peak retrograde venous flow) ölçümü, progresif testiküler asimetri için bir belirleyici olarak ortaya çıkmıştır. PRF, supin pozisyonda Valsalva manevrası yapan hasta ile ölçülür.
Kozakowski ve ark. tarafından 77 hastada (yaş aralığı 9-20 yıl) PRF’yi değerlendiren retrospektif bir gözden geçirme, % 20 asimetriden daha büyük ve 38 cm / saniyeden daha fazla PRF (ortalama PRF) olan hastalarda yakalama büyümesinin nadir olduğunu göstermiştir (takip 13 ay). Poon ve ark., 181 hastayı kapsayan retrospektif bir incelemede benzer bulgulara sahipti.
PRF’si 30 cm / saniye ile 38 cm / saniye arasında olan hastalarda, çeşitli serilerden elde edilen veriler, başlangıçtaki testiküler asimetri % 15’in altında olsa bile, progresif testiküler asimetri geliştirme riski artar.
Yetişkinlerde Valsalva sırasında pampiniform pleksusun maksimum ven çapının (MVD) ölçümü, onarımı takiben semen parametreleri için bir prognostikatördür ve ameliyat öncesi 3 mm’den daha büyük bir MVD uygun sonuçlar ile ilişkilidir. Bununla birlikte, ergenlerde MVD’nin tanısal değeri ile ilgili kanıt eksikliği vardır. MVD, testiküler asimetrinin ilerlemesinin güvenilir bir öngörücüsü gibi görünmemektedir.
Semen analizi
Varikosel ve testiküler asimetri (yaş aralığı 14-20 yıl) olan 57 Tanner evre V ergen erkeği içeren bir çalışmada, Diamond ve arkadaşları sperm konsantrasyonunu ve toplam hareketli sperm sayısını gösteren semen analizi gerçekleştirdi. Moursy ve ark.’nın bir çalışmasında, varikoseli olan ve konservatif olarak tedavi edilen % 20’den daha az asimetriye sahip 60 hastanın 59’unun 18 yaşında normal semen analizi olduğu bulundu (ortalama takip 79 ay).
Diğerleri, düzeltilmemiş varikoseli olan Tanner evre V erkek çocuklarının üçte ikisinde toplam hareketli sperm sayısının normalleşmesini de tanımlamıştır. Öte yandan randomize çalışmalar varikoselektomi sonrası semen parametrelerinde düzelme olduğunu göstermiştir (bkz. Tedavi ve sonuçlar). Ergen semen analizi için standart normlar yoktur. Şu anda, DSÖ yetişkin standartları bu gruba dahil edilmiştir. Şimdiye kadar mevcut olan verilerin değerlendirilmesinde, semen analizinin ergen varikoselinin değerlendirilmesindeki mevcut rolü belirsizliğini korumaktadır.

Endokrin değerlendirme
Varikosel varlığının testosteron üretimini ve buna bağlı olarak hipotalamik-hipofiz-gonadal ekseni etkilediği varsayılmıştır. Yetişkin erkekleri içeren çoklu çalışmalar, varikosel onarımı sonrası testosteron düzeylerinde bir iyileşme göstermiştir. Testosteron ölçümlerinin, tahlil tekniğinin kendisi, yaşam tarzı faktörlerine ve yaş gibi birçok faktörden etkilenmesine rağmen, yetişkinlerde en son kanıtlar testosteron düzeylerinde Varikosel tedavisi iyileşme arasında pozitif ilişki olduğunu düşündürmektedir.
Daamsgard ve arkadaşlarının 7035 erkeği (ortanca yaş 19 yıl) içeren yakın tarihli bir kesitsel çalışmada 1102 (% 15,7) erkekte ele gelen bir varikosel vardı. Varikosel varlığı, daha yüksek başlangıç serum folikül stimüle edici hormon (FSH) ve lüteinizan hormon (LH) seviyeleri ve düşük serum inhibin B seviyeleri ile ilişkiliydi ve varikosel derecesi arttıkça kontrollerden daha fazla sapma eğilimi gösterdi. Varikoseli olanlarda bazal serum testosteron düzeylerinde olmayanlara göre fark yoktu.
Bununla birlikte, ergenlerde endokrin değerlendirmesi ile ilgili akılda tutulması gereken pratik hususlar vardır. Buna, değişen Tanner derecelerine sahip ergenler için standart normların tanımlanması ve özellikle işlem öncesi ve sonrası yapılırsa test maliyeti ve çoklu kan alımları dahildir. Birlikte ele alındığında, infertilite riski taşıyan ergenlerin tanımlanmasında bazal hormonal değerlendirme elde etmenin faydası henüz gösterilmemiştir ve müdahale öncesi ve sonrası testosteron değişiminin önemi belirsizliğini korumaktadır.
Çocuklarda Varikosel Tedavisi Nasıl Yapılır?
Tedavi endikasyonları
Varikoseli ergenlerin tanısal değerlendirmesi gelişmeye devam etmektedir. Hastalar seri fizik muayene ve testiküler boyutun minimum olarak değerlendirilmesi ile düzenli olarak takip edilmelidir.
Müdahaleyi gerekli kılan testiküler asimetri eşiğinde (% 10, % 15 veya % 20) fikir birliği eksikliği devam etmektedir. Ameliyat kararı, belirli bir süre boyunca ve tutarlı bir şekilde alınan birkaç ölçümden alınmalıdır. Devam eden pubertal değişikliklerin etkisi ve spontan büyüme olasılığı dikkate alınmalıdır.
Ultrasonografi, klinisyenlerin önceki görüntüleri ve ölçümleri daha hassas bir şekilde karşılaştırmasını sağladığından testis boyutunun izlenmesi için doğru bir yöntemdir. Testiküler asimetrisi olan hastalarda PRF ölçümü, hangi hastaların erken müdahalenin faydalanabileceğine kıyasla hangi hastaların büyüme göstereceğinin seçilmesinde yardımcı olabilir. Mevcut verilere dayanarak, 38 cm / saniyeden daha fazla PRF ve eşzamanlı testiküler asimetri % 20’den fazla olan hastalarda cerrahi müdahale düşünülmelidir.
Tanner V ergenlerinde semen analizi, testis fonksiyonunu değerlendirmek için ek bir yol olarak düşünülebilir. Semen analizi, hastaya ve klinisyene bir müdahalenin yapılması gerekip gerekmediği konusunda karar vermede yardımcı olabilir.
Varikosel tedavisi için farklı tipte müdahaleler literatürde mevcuttur. Bunlar izlemeden açık cerrahiye kadar değişir. Prosedürel müdahaleler açık, laparoskopik ve endovasküler prosedürlere ayrılabilir. Tüm prosedürler testis venlerinin veya pampiniform pleksusun tıkanmasını içerir. Anatomik oklüzyon bölgesi distal spermatik korddan (düşük inguinal) proksimal testis venine (retroperitoneal) değişir. Öncelikle postoperatif başarısızlıkları ve komplikasyonları azaltmak için tekniklerde çoklu varyasyonlar bildirilmiştir. Örnekler, sırasıyla testiküler atrofi ve hidrosel riskini azaltmak için arteriyel ve lenfatik koruyucu yaklaşımlardır.
Son zamanlarda çocuklarda ve ergenlerde radyolojik ve cerrahi müdahalelerin sonuçlarını değerlendirmek üzere randomize, kontrollü çalışmaların sistematik incelemesi yapılmıştır. Altı aylık takipte dokuz uygun çalışmanın meta-analizinde, testis hacminde (ortalama fark 3.18 mL [% 95 güven aralığı (CI, confidence interval) 1.94 – 4.42]) ve sperm sayısında (ortalama fark 25.54 × 10) bir iyileşme gösterildi. Müdahaleden sonra morfoloji ve motilite parametreleri önemli ölçüde değişmemiştir. Adolesanda onarımı izleyen babalık oranları randomize, kontrollü çalışmalarda değerlendirilmemiştir. Bununla birlikte, Bogaert ve arkadaşları 15 yılı aşkın bir süredir katılımcıları takip eden bir gözlemsel çalışmada babalıkta anlamlı bir farklılık gösterememiştir.
Sonuç olarak, şu anda ergenlerde varikosel tedavisinin testis büyümesini ve sperm yoğunluğunu artırabileceğine dair orta düzeyde kanıt vardır.
Cerrahi Tedavi Endikasyonları
- Azalmış ipsilateral testis boyutu – Düzeltme için genel kabul gören bir endikasyon, ilgili testiste % 20’lik bir hacim açığını ortaya koyan bir orkidometre veya ultrasonografi (USG) ölçümüdür.
- İki taraflı (bilateral)
- Semptomatik ağrılı
- Sperm analizinde anormal bulgular
Ameliyat masasının hafif bir ters Trendelenburg pozisyonuna yerleştirilmesi, iç spermatik damarların genişlemesine yardımcı olarak ameliyat sırasında tanımlanmalarını kolaylaştırabilir.
Subinguinal yaklaşım
- Kesi dış halka üzerinde yapılır. Dilate kremastik damarlar bağlanır ve spermatik kord açılır. Pampiniform pleksustaki spermatik damarlar ve vas deferens’e eşlik eden herhangi bir dilate damarlar ayrılır ve bağlanır.
- Varikosel hastalığının tanı, takip ve tedavisi, erişkin hastalarda üroloji uzmanı, çocuk hastalarda ise Çocuk Cerrahisi Uzmanı tarafından yapılır.
Mikroskobik subinguinal yaklaşım
Kesi dış halka üzerinde yapılır ve spermatik kord ameliyat alanına disseke edilir. Ameliyat mikroskobu iç spermatik damarları tanımlamak ve bağlamak için kullanılır. Doppler ultrasonografi kullanılarak veya spermatik korddaki pulsatil arterin görsel olarak tanımlanmasıyla testis arterinin tanımlanmasına ve korunmasına özen gösterilmektedir. Lenfatik damarlar ayrıca gelecekteki hidrosel oluşumunu önlemek için mümkün olduğunda korunur.
Prosedür lokal anestezi ve hafif sedasyon ile yapılırsa, hasta kalan damarları doldurmak için valsalva manevrası yapabilir. Bazı yazarlar testislerin yaradan çıkarılması ve dış spermatik ve gubernaküler damarların ligasyonunun gerçekleştirilmesi için ek adımı savunurlar. Ligasyondan sonra damarların bölünmesi isteğe bağlıdır.
İnguinal yaklaşım
Kesi kasık kanalı boyunca yapılır ve dış kasık halkası iç kasık halkasına doğru kesilir. Dış oblik aponevroz altında gelişen ilioinguinal siniri korumaya dikkat edilir. Spermatik kord iletildikten sonra, dahili spermatid fasya kesilir ve dahili spermatik venin dalları tanımlanır ve Doppler ultrasonografi yardımıyla gonadal arterden ayrılır. Dahili spermatik venin dalları bağlanır.
Mikroskop da yaklaşımla kullanılabilir. Yine, ligasyondan sonra damarların bölünmesi isteğe bağlıdır.
Retroperitoneal yaklaşım
Bu yaklaşım, iç inguinal halkanın üzerinde düşük bir karın insizyonu ile yaklaşılan tüm spermatik pedikülün yüksek ligasyonundan oluşur. Obez hastalarda açık bir yaklaşımla elde edilen sınırlı maruz kalma nedeniyle laparoskopik yardımlı bir yaklaşım önerilmektedir. Peritonun spermatik damarlardan süpürülmesine ve ekstraperitoneal kalmasına dikkat edilir. Bu operasyon ayrıca, atardamarı tanımlamak ve korumak için spermatik fasya açılarak testiküler arter koruyucu prosedür olarak da gerçekleştirilebilir.
Ameliyat sonrası bakım
Varikosel ligasyonu ayakta tedavi yöntemidir. Hastaya postoperatif yara ve skrotal rahatsızlık ve muhtemelen ödem ve ekimoz beklemesi önerilir. Uygun yara bakım talimatları verilir ve oral analjezikler reçete edilir. Skrotumun buzlanması ve yüksekliği ağrılı şişmeyi azaltmaya yardımcı olabilir. Hasta 3-5 gün içinde okula dönebilir veya çalışabilir.
Uzun Süreli İzleme
Yara ve testiküler değerlendirme için rutin postoperatif ziyaretler standarttır. İlk yıl; testiküler atrofi, varikosel nüksü veya hidrosel oluşumunun meydana gelmediğinden emin olmak için testiküler hacim ve skrotal doku periyodik olarak değerlendirilir.
Avrupa Pediatrik Üroloji Derneği Kılavuz İlkeleri
2015 yılında, Avrupa Pediatrik Üroloji Derneği (ESPU), çocuklarda ve ergenlerde varikoselin tedavisi için aşağıdaki önerileri formüle etmiştir:
- Pediatrik yaştaki varikosel tedavisinin, daha sonra yapılacak bir operasyondan daha iyi bir androlojik sonuç sunacağına dair bir kanıt yoktur.
- (1) küçük bir testis ile ilişkili varikosel, (2) doğurganlığı etkileyen ek testis durumu, (3) patolojik sperm kalitesi (yaşlı ergenlerde), (4) bilateral ele gelen varikosel ve (5) semptomatik varikosel için cerrahi önerilir
- Cerrahi ligasyon için bir çeşit optik büyütme (mikroskopik veya laparoskopik büyütme) kullanılmalıdır.
- Hidrosel oluşumunu ve testiküler hipertrofiyi önlemek için lenfatik koruyucu varikoselektomi tercih edilir
Referanslar:
- Çocuklarda Varikosel Nedir? Varikosel Belirtileri ve Tedavisi
- Kass EJ, Belman AB. Reversal of testicular growth failure by varicocele ligation. J Urol. 1987;137(3):475–476.
- Paduch DA, Niedzielski J. Repair versus observation in adolescent varicocele: a prospective study. J Urol. 1997;158(3 Pt 2):1128–1132.
- Akbay E, Cayan S, Doruk E, Duce MN, Bozlu M. The prevalence of varicocele and varicocele-related testicular atrophy in Turkish children and adolescents. BJU Int. 2000;86(4):490–493.
- Oster J. Varicocele in children and adolescents. An investigation of the incidence among Danish school children. Scand J Urol Nephrol. 1971;5(1):27–32.
- Diamond DA, Zurakowski D, Bauer SB, Borer JG, Peters CA, Atala A. Relationship of varicocele grade and testicular hypotrophy to semen parameters in adolescents. J Urol. 2007;178(4 Pt 2):1584–1588.
- Kumanov P, Robeva R, Tomova A. Adolescent varicocele: who is at risk? Pediatrics. 2008;121(1):e53–e57.
- Agarwal A, Sharma R, Harlev A, Esteves SC, Assidi M. Varicocele management for improving male fertility: current guidelines. World J Mens Health. 2016;34(3):129–149.
- Dubin L, Amelar RD. Etiologic factors in 1294 consecutive cases of male infertility. Fertil Steril. 1971;22(8):469–474.
- Pfeiffer D, Berger J, Schoop C, Tauber R. Anatomy and hemodynamics of the left renal vein in the nutcracker phenomenon in children: a prospective Doppler ultrasound study. J Urol. 2007;178(4 Pt 2):1693–1697.
- Lyon RP, Marshall S, Scott MP. Varicocele in childhood and adolescence: implications in adulthood on fertility. Urology. 1982;19(6):641–644.
- Esposito C, Escolino M, Turrà F, Roberti A, Settimi A. Current trends in the management of pediatric varicocele: an evidence-based review of the literature. World J Clin Pediatr. 2015;4(4):105–112.
- Redmon JB, Carey P, Pryor JL. Varicocele—the most common cause of male factor infertility? Hum Reprod Update. 2002;8(1):53–58.
- World Health Organization. The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics. Fertil Steril. 1992;57(6):1289–1293.
- Greenfield SP, Williot P, Kaplan D. Varicocele: does treatment make a difference? Pediatr Surg Int. 2002;18(6):435–438.
- Gat Y, Bachar GN, Everaert K, Levinger U, Gornish M. Adolescent varicocele: is the common surgical approach justified? J Urol. 2010;183(2):760–765.
- Johnson D, Sandlow J. Treatment of varicoceles: techniques and outcomes. Fertil Steril. 2017;108(3):364–369.
- Cayan S, Acar D, Ulger S, et al. Adolescent varicocele treatment: long-term results and comparison of surgical techniques according to the new classification. Urology. 2005;65(5):1003–1007.
- Bogaert G, Kuczynski E, Leclair MD, et al. Management of varicocele in children and adolescents: a consensus statement. J Pediatr Urol. 2017;13(3):284–289.
- De Iuliis V, Bertolla RP, Baker MA, Aitken RJ. The impact of varicocele on sperm oxidative stress. J Androl. 2012;33(4):532–538.
- Abrol N, Panda A, Kekre N. The debate on adolescent varicocele: current status. Indian J Urol. 2009;25(2):157–164.
- Fujisawa M, Yoshida S, Kojima K, Kamidono S. Clinical and endocrinological evaluation of high ligation of varicocele in adolescents. Int J Urol. 1995;2(1):57–60.
- Kass EJ, Bellah R. Varicoceles in children and adolescents: current concepts of pathophysiology, diagnosis, and treatment. Urology. 2002;59(6):800–805.
- Chiles KA, Schermerhorn TC, Zderic SA, et al. Increased incidence of varicocele among adolescents with solitary testis. J Pediatr Urol. 2015;11(3):129.e1–129.e6.
- Ramasamy R, Schlegel PN. Microdissection testicular sperm extraction: effect of prior varicocelectomy on sperm retrieval outcomes. J Urol. 2007;177(4):1447–1450.
- Aitken RJ, Roman SD. Antioxidant systems and oxidative stress in the testes. Oxid Med Cell Longev. 2008;1(1):15–24.
- Practice Committee of the American Society for Reproductive Medicine. Report on varicocele and infertility. Fertil Steril. 2014;102(6):1556–1560.
- Haydardedeoglu B, Donmez ME, Simsek E, Avci A, Turhan NO. Do varicoceles affect testicular growth in adolescents? J Pediatr Urol. 2011;7(2):182–185.
- Cassini W, Rossi F, Aslam A. Pediatric varicocele: clinical significance and treatment options. J Urol. 2017;198(6):1342–1350.
- Sakamoto H, Ogawa Y, Yoshida H. Relationship between testicular volume and varicocele in pediatric patients. Asian J Androl. 2008;10(2):322–325.
- Sathyanarayana Rao TS, Asha MR, Jagannatha Rao KS, Vasudeva N. Understanding nutrition, depression, and mental illnesses. Indian J Psychiatry. 2008;50(2):77–82.
- Wein AJ, Kavoussi LR, Partin AW, Peters CA. Pediatric varicocele and its impact on testicular function. Campbell-Walsh Urology. 2015;10th ed.
- Esteves SC, Miyaoka R, Agarwal A. An update on the role of varicocele repair for male infertility. Clinics. 2011;66(5):831–840.
- Hallak J, Goldstein M. Relationship between varicocele and testicular atrophy: improvement of testicular function after varicocelectomy. Fertil Steril. 1997;68(2):237–242.
- https://scholar.google.com/
- https://pubmed.ncbi.nlm.nih.gov/

